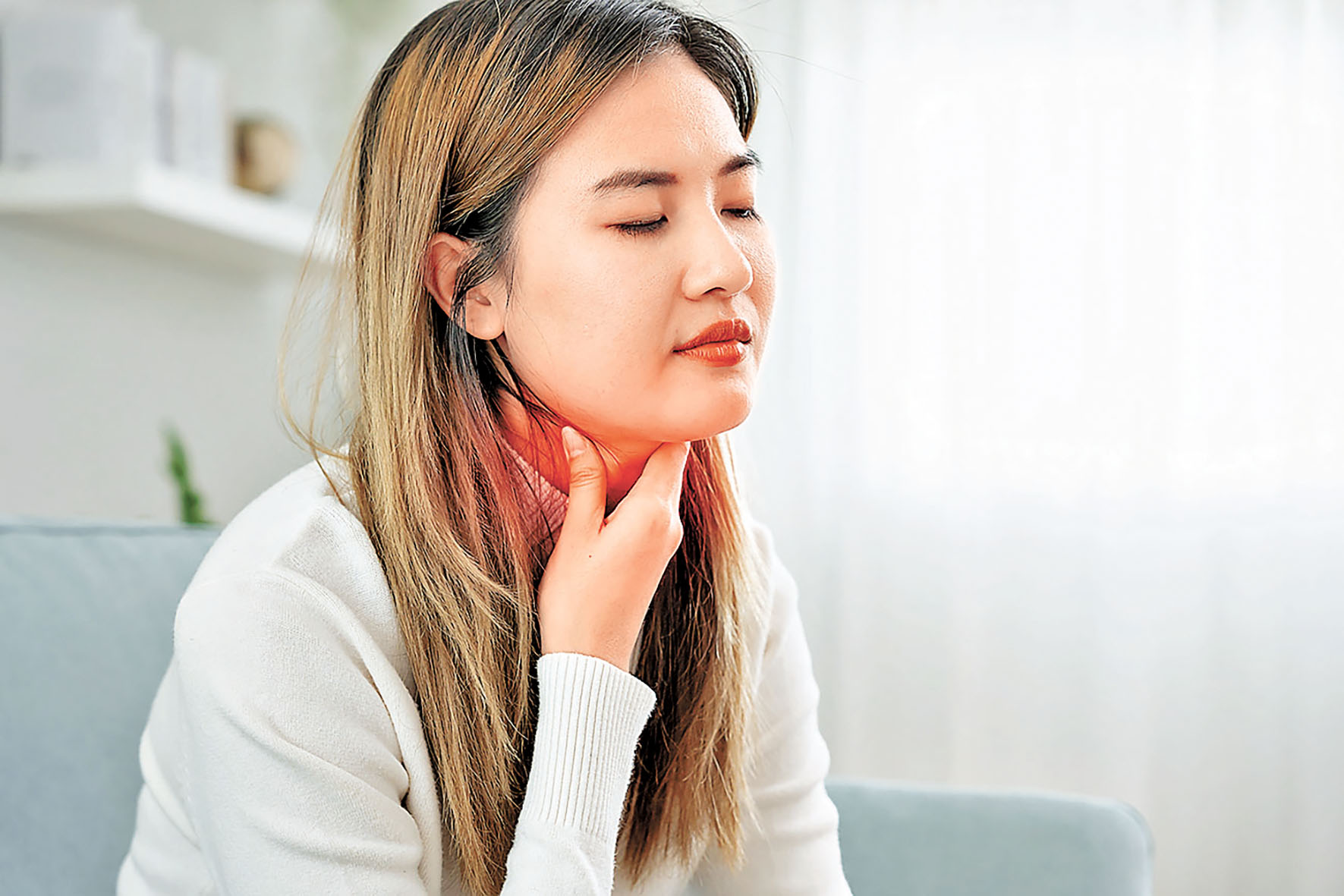
如果你發覺自己無緣無故心跳加速、體重異常波動或出現持續疲倦等症狀,千萬別以為只是工作攰、食無定時、感覺休息一會便無事,其實這好有可能是甲狀腺功能出現問題所致。到底甲狀腺患病對我們身體有什麼影響?小編邀請內分泌及糖尿科專科醫生黃渭湘分享其異常原因、檢查與治療方法,讓大家可以及早發現就醫。

甲狀腺疾病大致分為功能異常與結構問題兩大類別,各有不同臨床表現與治療方向。功能異常包含甲狀腺功能亢進(甲亢)與甲狀腺功能低下(甲減)。甲亢多因自體抗體異常刺激甲狀腺(如格雷氏症),或結節自主分泌過量甲狀腺素所引發,患者會出現怕熱多汗、心悸、手震、食量增加但體重下降等代謝亢進症狀;而甲減則常見於自體免疫攻擊導致的橋本氏甲狀腺炎、甲狀腺術後或放射治療後等,其他原因包括碘攝取不足或藥物引致。臨床以疲倦嗜睡、怕冷、體重增加、記憶力衰退、注意力不集中等代謝低下表徵為主,亦會引致女性月經紊亂或男性性慾減退。
結構問題包括甲狀腺結節、甲狀腺炎、甲狀腺癌等。其中甲狀腺出現結節情況十分普遍,但大都在超聲波檢查下發現,患者未必有徵狀,小部分患者會感受到頸腫,吞嚥異常的情況。雖大多數結節為良性,但大約有半成結節具惡性風險,透過超音波評估結節形態,並以細針穿刺進行細胞學診斷,可以分辨大多數情況。值得注意的是,甲狀腺癌近年發生率顯著上升,其中乳突型甲狀腺癌(乳突癌)屬於最常見的甲狀腺癌分類,佔了所有甲狀腺癌患者的八成以上,早期發現可透過手術與放射碘治療有效控制。
甲狀腺炎則分為病毒感染相關的亞急性甲狀腺炎,其典型症狀為頸部疼痛伴隨發燒;以及與產後荷爾蒙變化相關的「無痛性甲狀腺炎」,可能引發短暫性甲亢或甲減,大多數病人會自然康復,只有小部分人需要長期用藥。
遺傳屬重要致病風險之一
甲狀腺疾病的發生可以與多個致病風險相關,包括:
●遺傳因素是重要的內在風險之一,特定基因變異可能增加罹患自體免疫甲狀腺疾病(如格雷氏症、橋本氏甲狀腺炎)或甲狀腺癌的傾向,若家族中有甲狀腺疾病病史,子女患病風險顯著上升。
●自體免疫疾病為常見病理主因,例如格雷氏症因抗體異常刺激甲狀腺素分泌導致亢進,而橋本氏甲狀腺炎則因免疫系統攻擊腺體細胞,最終引發功能衰竭。年輕、女性、有家族病史、壓力、吸煙習慣都會增加自體免疫病甲狀腺病風險。
●碘攝取異常則是其中的環境誘因:長期「碘缺乏」會迫使甲狀腺代償性增生以合成足夠激素,進而引發甲狀腺腫大或功能低下;反之,過量攝取碘(如高劑量補充劑或顯影劑)可能誘導「碘誘發性甲亢」,破壞甲狀腺功能平衡。

血液影像細胞檢查診斷
甲狀腺疾病的診斷多以血液、影像、細胞檢查互相配合,當中血液檢驗,通常以TSH(促甲狀腺激素)作為篩查,它能反映甲狀腺與腦下垂體間的調節平衡:若TSH數值異常,則需進一步檢測游離甲狀腺素(Free T4)與游離三碘甲狀腺素(Free T3)以確認功能亢進或低下。此外,針對自體免疫病因,可檢測特定抗體,例如抗甲狀腺過氧化酶抗體(Anti-TPO)常見於橋本氏甲狀腺炎,而抗TSH受體抗體(TRAb)則與格雷氏症引發的甲亢相關。

至於影像學檢查,常見的包括甲狀腺超音波,它能解析結節的位置和形態特徵,如邊界是否清晰、內部鈣化類型及血流分布模式,協助區分良性囊腫與潛在惡性腫瘤;若患者出現甲亢症狀,則可安排核子檢查,透過甲狀腺組織攝取放射物質的分布形態來鑑別病因。
對於超音波顯示可疑惡性特徵的結節(如微小鈣化、不規則邊緣),需進行細針穿刺細胞學檢查,在超音波導引下抽取細胞樣本,能有效區分良性結節、濾泡性腫瘤與乳突癌等惡性病變。
認識甲狀腺功能
甲狀腺是身體其中一個重要的內分泌器官,它位於頸部前方,呈蝴蝶狀,正常甲狀腺重約15至25克,主要負責分泌甲狀腺素(T3、T4)。甲狀腺素負責控制身體的新陳代謝、能量產生、體溫調節、心血管功能及腦部發育等。
(來源:《香港仔》P6)

評論